Anh M.S., 59 tuổi có tiền sử bị tiểu đường, cao huyết áp nhiều năm. Tháng 4/2019, anh phát hiện bị suy thận mãn tính kèm xơ gan (do rượu). Anh được điều trị bảo tồn rồi chuyển đến Bệnh viện Hữu nghị Việt Đức.
Anh nhập viện trong tình trạng suy cả gan và thận, phải chạy thận theo chu kỳ, xuất huyết tiêu hóa 2 lần, được điều trị nội khoa. Kết quả chẩn đoán, bệnh nhân bị suy thận độ IV, xơ gan tăng áp lực tĩnh mạch của. Để điều trị, bệnh nhân được chỉ định phải ghép cả gan và thận.
Theo GS. TS Trần Bình Giang – Giám đốc Bệnh viện Hữu nghị Việt Đức, do tính chất ca bệnh phức tạp, nên ngay khi tiếp nhận, các chuyên gia, bác sĩ bệnh nhanh chóng hội chẩn toàn viện và quyết định thay thế đồng thời cả 2 tạng suy bằng 2 tạng mới từ người cho chết não. “Cách này sẽ giảm được nhiều nguy cơ rủi ro hơn so với phẫu thuật 2 lần liên tiếp”, GS. Giang nói.
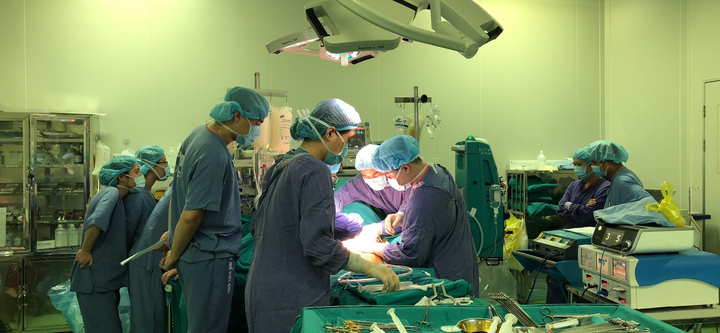
Ca ghép đồng thời cả gan - thận cho 1 bệnh nhân được thực hiện trong 12 giờ đồng hồ.
Ngày 17/12, ca phẫu thuật ghép cùng lúc 2 tạng cho một bệnh nhân được diễn ra. Nguồn tạng được cho từ một nam thanh niên 19 tuổi chết não do chấn thương sọ não nặng. Quá trình mổ, do thận bị suy, nên bệnh nhân phải lọc máu liên tục.
Đây là lần đầu tiên bệnh viện triển khai kỹ thuật khó, là ghép đồng thời 2 tạng cho một bệnh nhân. Sau khoảng 12 giờ đồng hồ, với sự tham gia của gần 100 y bác sĩ trong lĩnh vực ghép tạng, ca phẫu thuật thành công, gan và thận mới ghép hoạt động. Sau mổ, bệnh nhân không cần lọc máu, tỉnh táo, được rút ống nội khí quản sau 3 ngày. Hiện bệnh nhân tự thở được, các chức năng gan, thận dần hồi phục.
“Ghép đồng thời gan – thận là kỹ thuật khó trong lĩnh vực ghép tạng, đòi hỏi người bác sĩ phải có đủ kinh nghiệm. Ngoài ra, việc thay thế cùng lúc 2 tạng cũng khiến thời gian phẫu thuật bị kéo dài hơn do phải sử dụng nhiều kỹ thuật phức tạp cùng lúc. Tuy nhiên rất may, ca phẫu thuật đã thành công, bệnh nhân đang phục hồi tốt, các tạng mới ghép cũng đang hoạt động”, GS Giang nói.
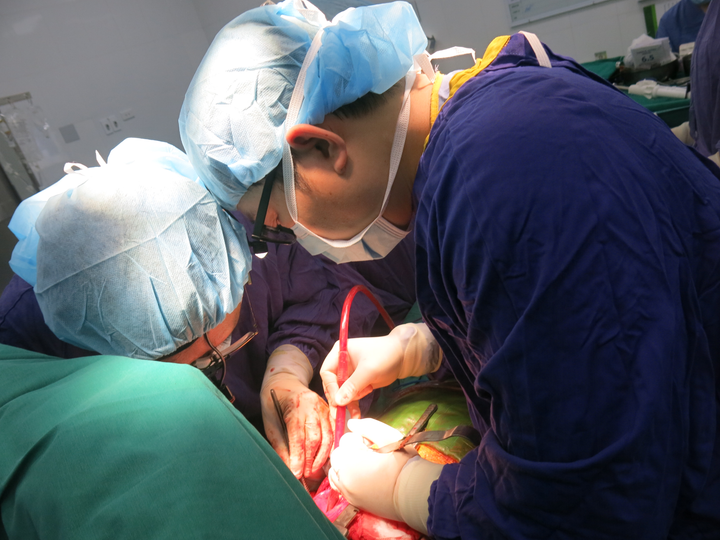
Ca ghép phổi cho người bệnh bị tim bẩm sinh lần đầu tiên tại Việt Nam.
Cũng trong tháng 12, Bệnh viện Hữu nghị Việt Đức thực hiện thành công ca ghép phổi cho người bệnh bị tim bẩm sinh đầu tiên tại Việt Nam. Bệnh nhân là chị P.T.H., 30 tuổi. Căn bệnh khiến chị thường xuyên trong tình trạng thiếu oxy, tím môi và đầu chi, bão hòa oxy thấp, suy chức năng tim phổi… Nếu không được ghép phổi, bệnh nhân sẽ sớm thiệt mạng.
Ngày 17/12, ca phẫu thuật ghép phổi cho chị H. được thực hiện. Theo các bác sĩ, về kỹ thuật, ca ghép phổi sẽ phải thực hiện trên người bệnh đang mổ tim hở sửa dị tật tim bẩm sinh nên quy trình có nhiều phức tạp và nhiều rủi ro.
Sau khoảng 12 giờ phẫu thuật căng thẳng, phổi được ghép hoạt động trở lại, các thông số huyết động và hô hấp ổn định như người có phổi bình thường. Người bệnh có thể tự thở, các chức năng phổi ổn định, tỉnh táo, có thể tập phục hồi chức năng tại giường và ăn uống, tiêu hóa tốt.
Theo GS.TS Trần Bình Giang, thành công của ca ghép phổi đặc biệt này có ý nghĩa rất lớn, mở ra cơ hội cho nhiều người bệnh trẻ ở Việt Nam.
“Trước đây do điều kiện khó khăn, ở nước ta có nhiều người mắc bệnh tim bẩm sinh không quá phức tạp nhưng do phát hiện muộn nên bệnh chuyển sang giai đoạn không thể điều trị bằng các giải pháp thông thường mà chỉ có cách duy nhất là ghép phổi. Nhưng với việc điều trị bằng phương pháp “sửa dị tật tim và ghép phổi đồng thì”, kết quả sẽ có sớm và lâu dài hơn so với phương pháp “ghép tim và phổi đồng thì”, GS. Giang nói.