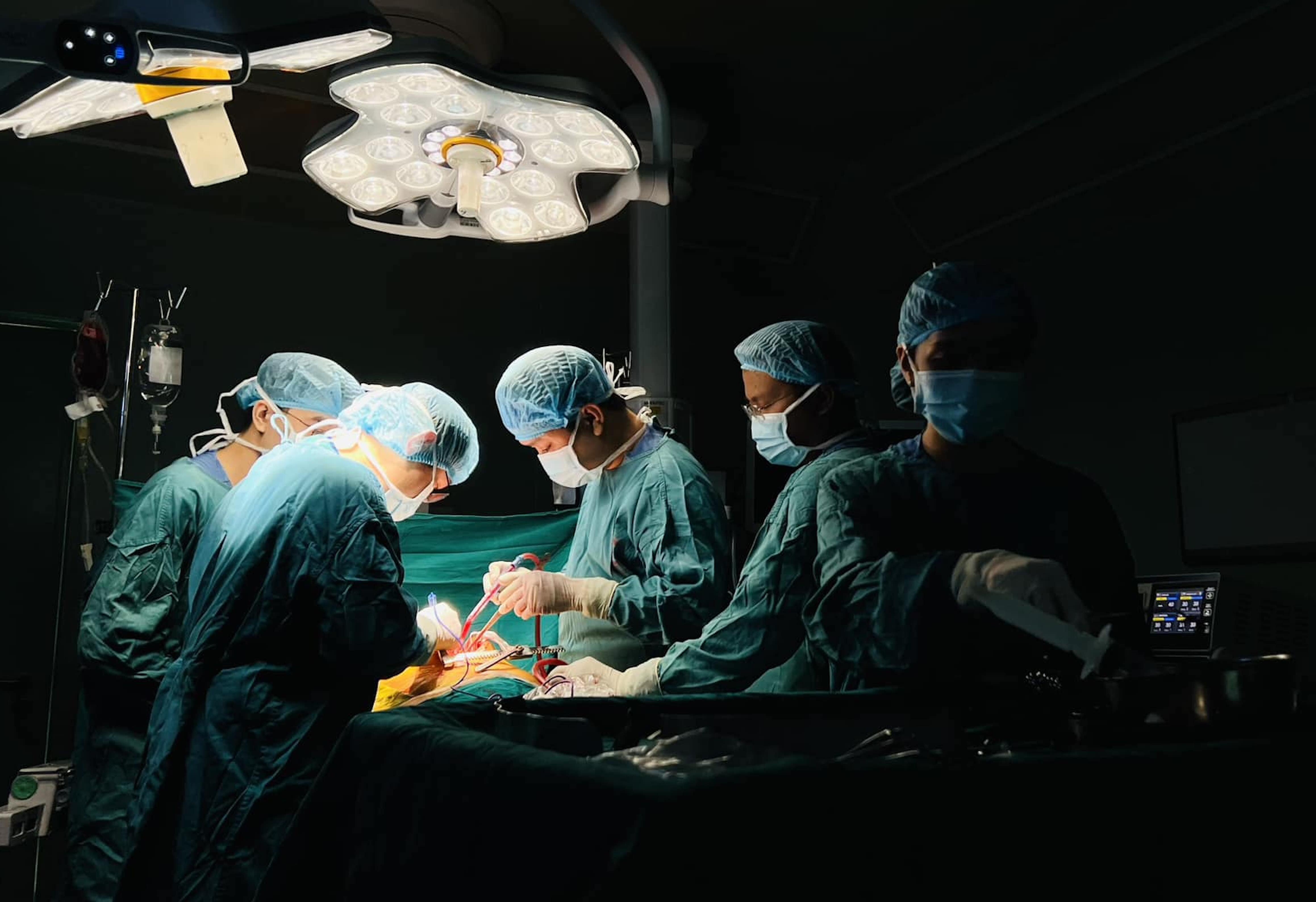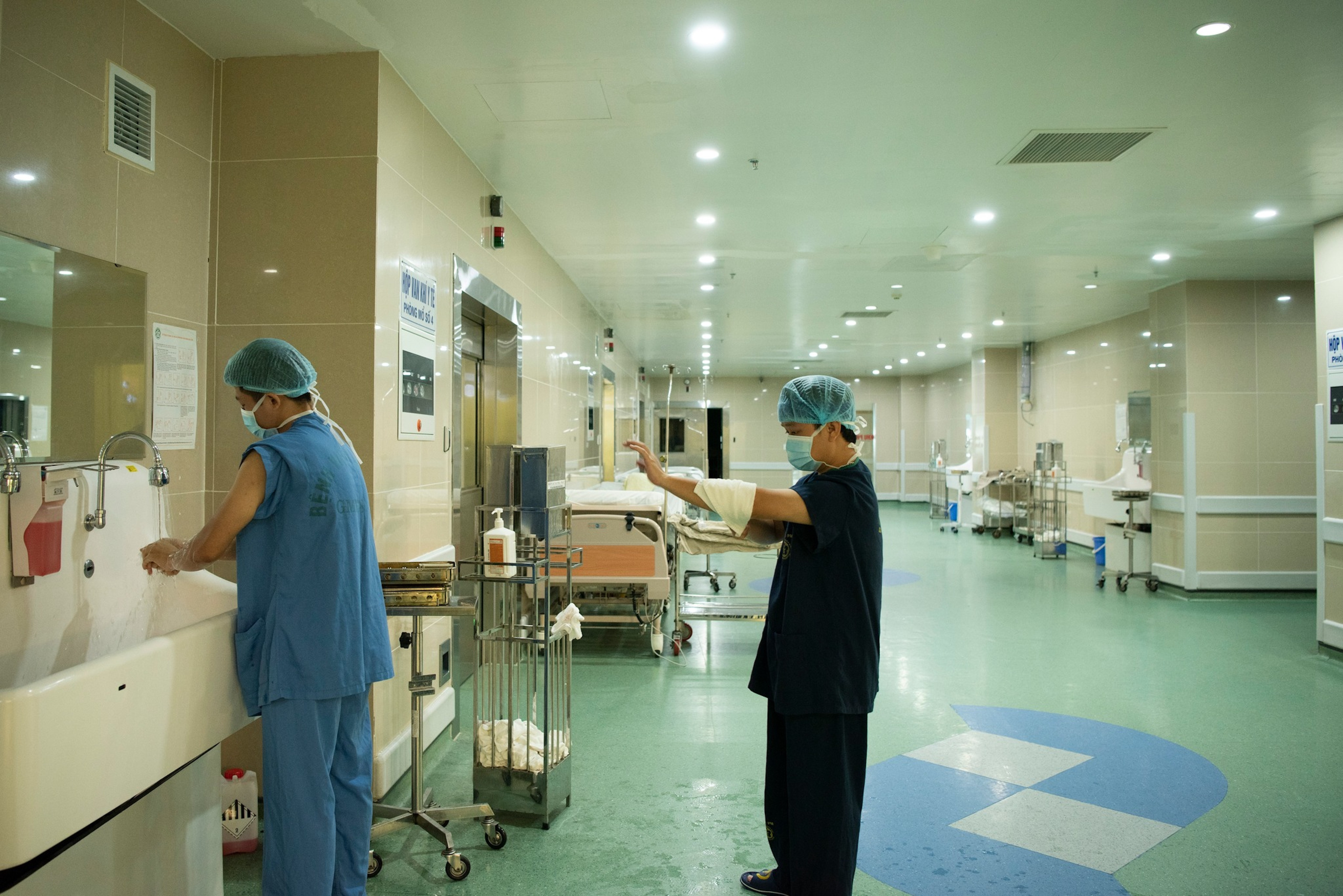

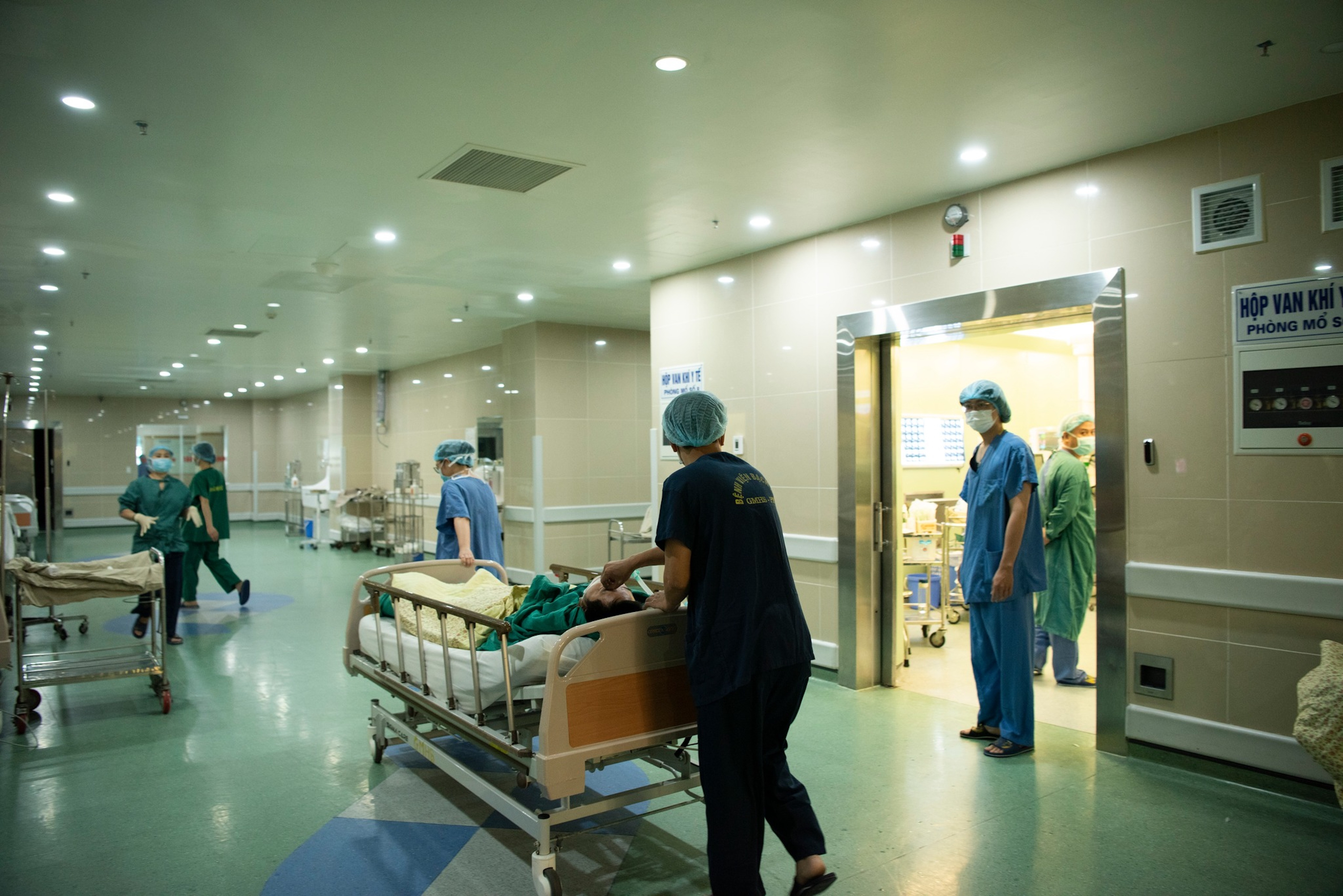
9h17, TS.BS Ngô Gia Khánh, Trưởng khoa Phẫu thuật lồng ngực mạch máu Bệnh viện Bạch Mai cùng 15 y bác sĩ vào phòng mổ, chuẩn bị ca ghép thận cho bệnh nhân.
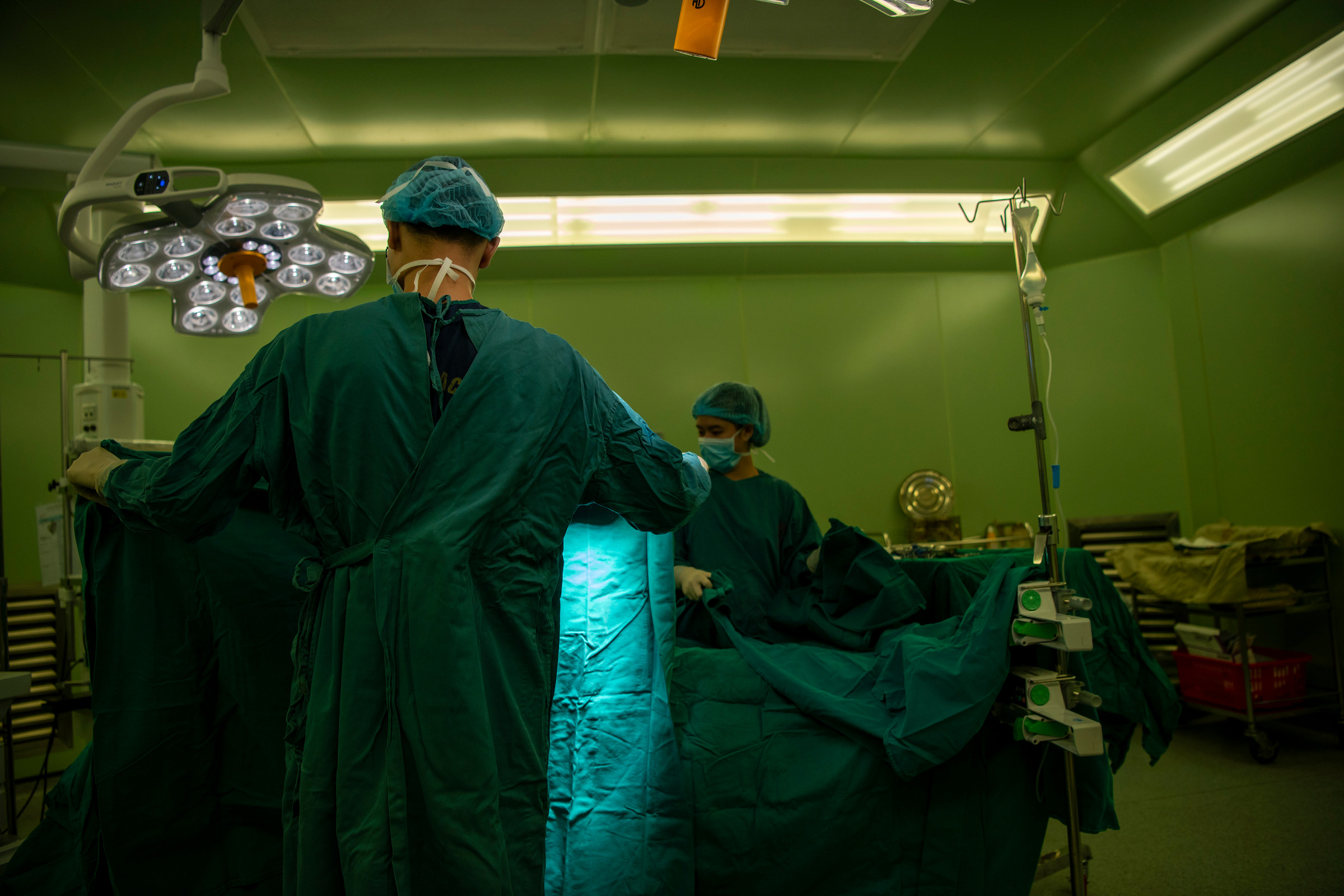
Người bệnh là sinh viên năm thứ 2 của một trường đại học ở Hà Nội. Gần đây người này có dấu hiệu mệt mỏi, đi khám, các bác sĩ chẩn đoán người bệnh mắc bệnh suy thận giai đoạn cuối, phải lọc máu chu kỳ. Nữ sinh bảo lưu học tập, tuần 3 lần vào lọc máu tại bệnh viện, tuy nhiên cơ thể ngày càng suy nhược, xuống tinh thần. Người mẹ vì lo lắng cho tình trạng sức khoẻ của con đã đăng ký xét nghiệm hiến tạng, mong cứu con gái.

Sau nhiều lần sàng lọc, xét nghiệm, các chỉ số của hai mẹ con may mắn thận phù hợp, người bệnh được chỉ định làm phẫu thuật ghép thận từ người cho là mẹ. Các bác sĩ kiểm tra chỉ số sinh tổn, thực hiện gây mê cho người bệnh trước khi vào ca mổ.

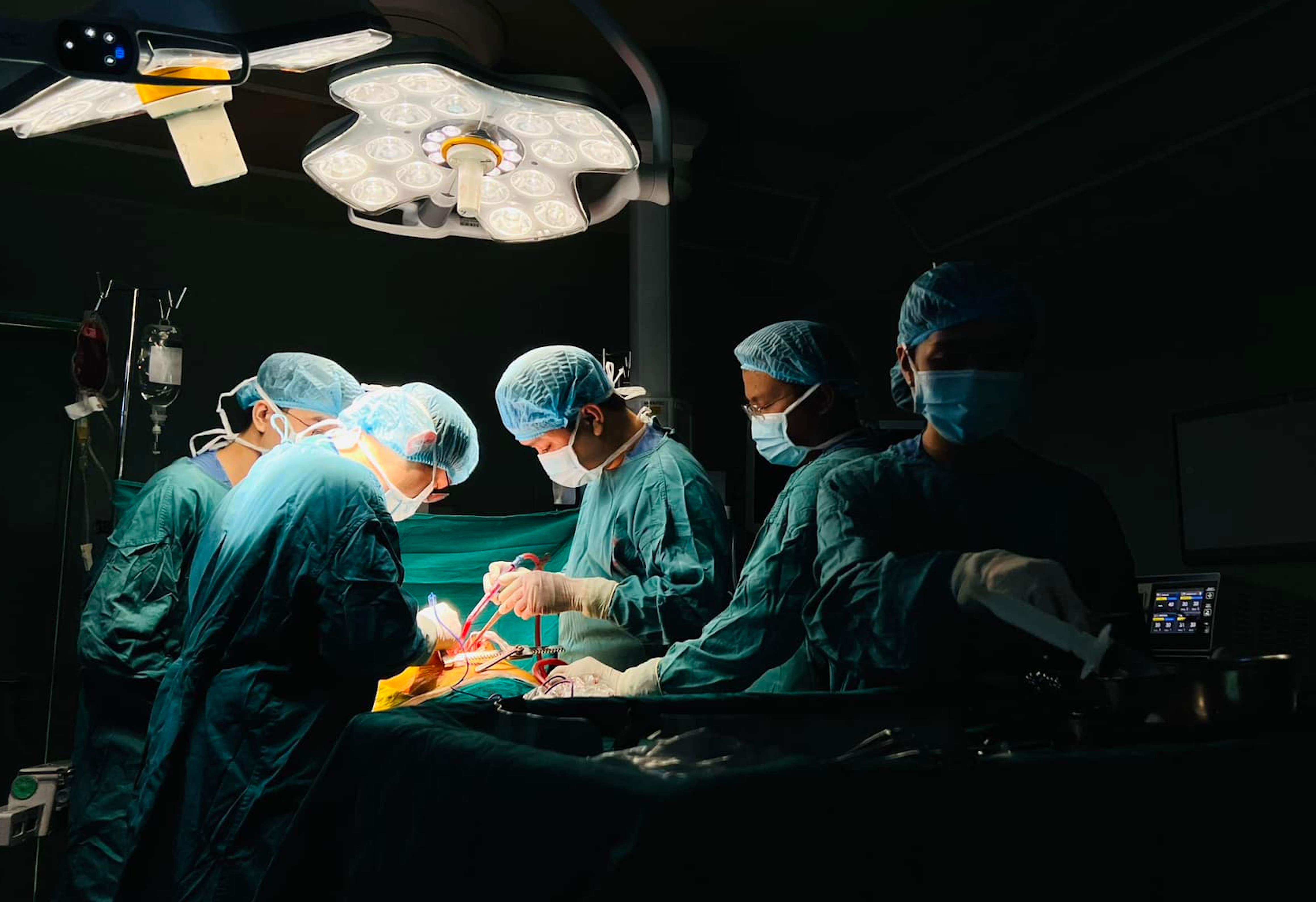
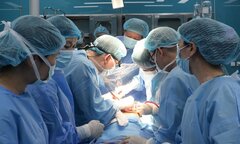
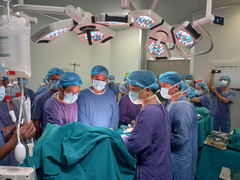
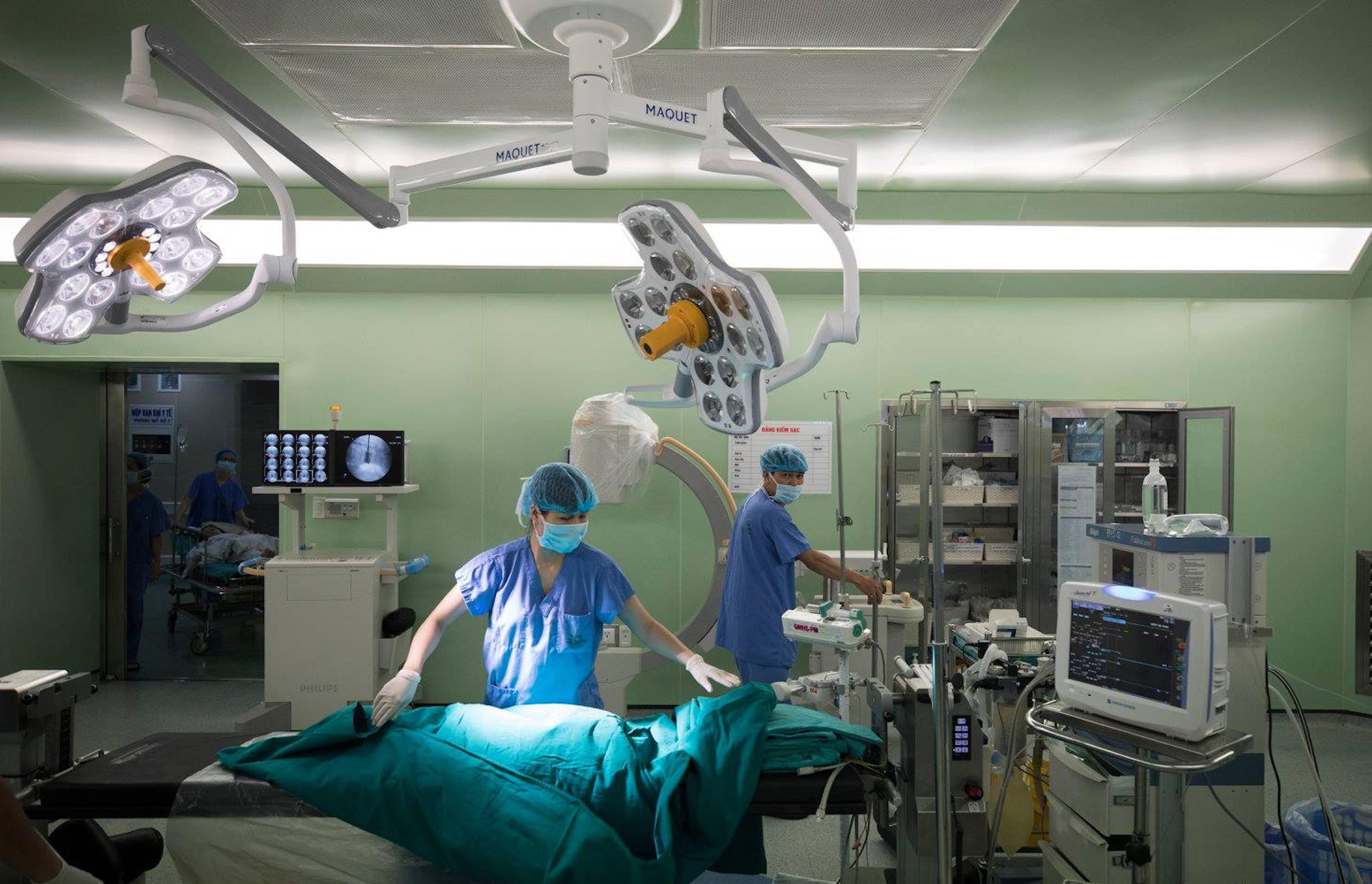
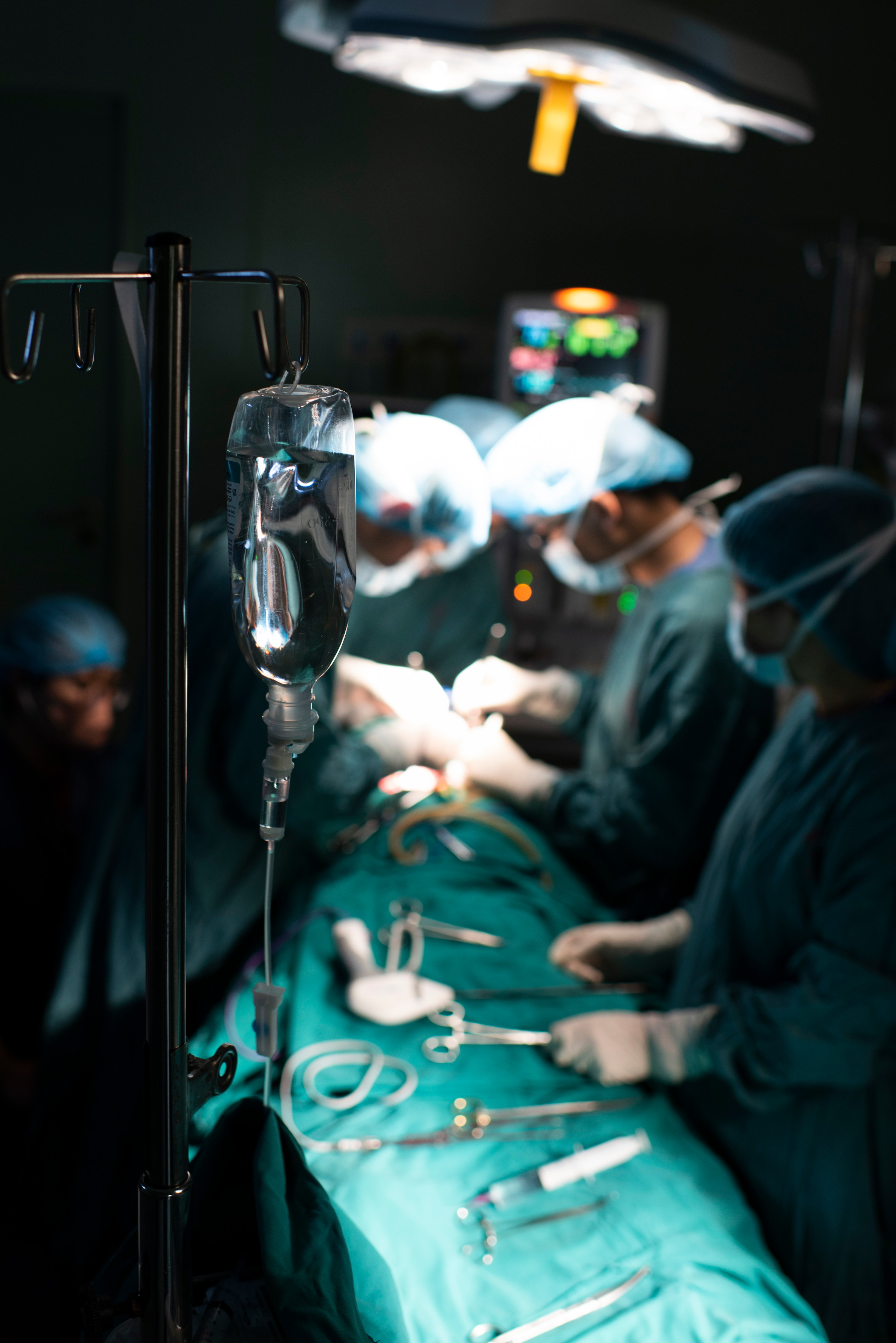
Ca ghép thận chia làm 3 ekip. Ekip thứ nhất phụ trách lấy thận từ người mẹ, kip thứ hai rửa thận, loại bỏ máu thừa sử dụng dung dịch chuyên dụng để bảo vệ thận khi ở ngoài cơ thể. Ekip thứ ba ghép cho người bệnh. “Hai người bệnh được phẫu thuật lấy, ghép cùng lúc tại hai phòng mổ cạnh nhau. Thận của người mẹ được lấy ra sẽ lập tức được ghép cho con gái” - bác sĩ Khánh nói. Người mẹ được mổ nội soi để giảm thiểu tối đa tổn thương, thời gian phục hồi nhanh.

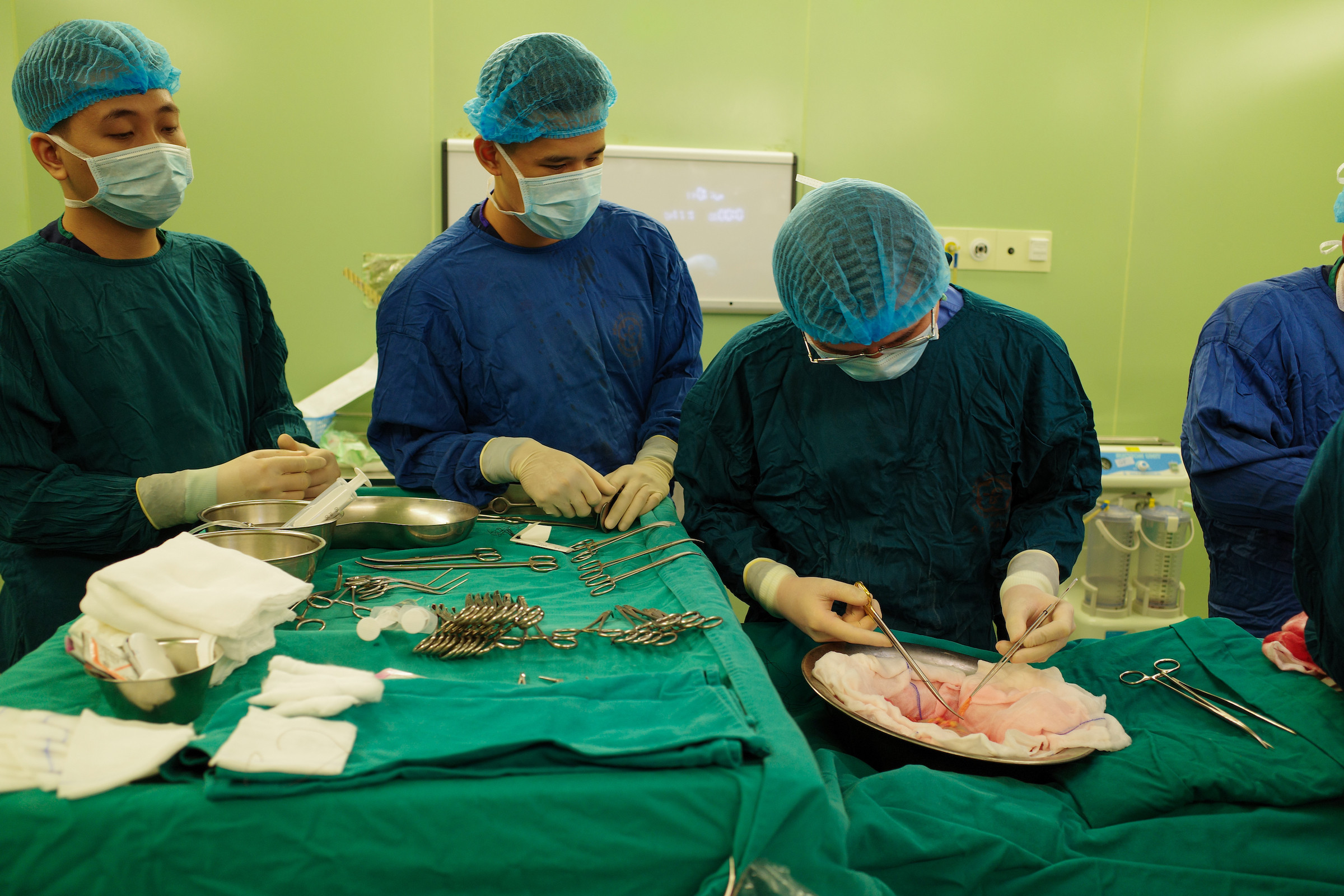
Bác sĩ Khánh đánh giá đây là ca phẫu thuật khó. Để cố gắng dành lại cho người cho bên thận chức năng tốt hơn, ekip lấy thận bên có chức năng thấp hơn để ghép cho người nhận, chấp nhận những khó khăn về mặt kỹ thuật, do giải phẫu mạch máu thận người cho có biến thể phức tạp và độ dài mạch máu ngắn hơn mức cần thiết để ghép nối. Các bác sĩ phải dùng nhiều kỹ thuật để tạo hình mạch máu và kéo dài mạch máu cuống thận để phù hợp nhất cho người nhận.
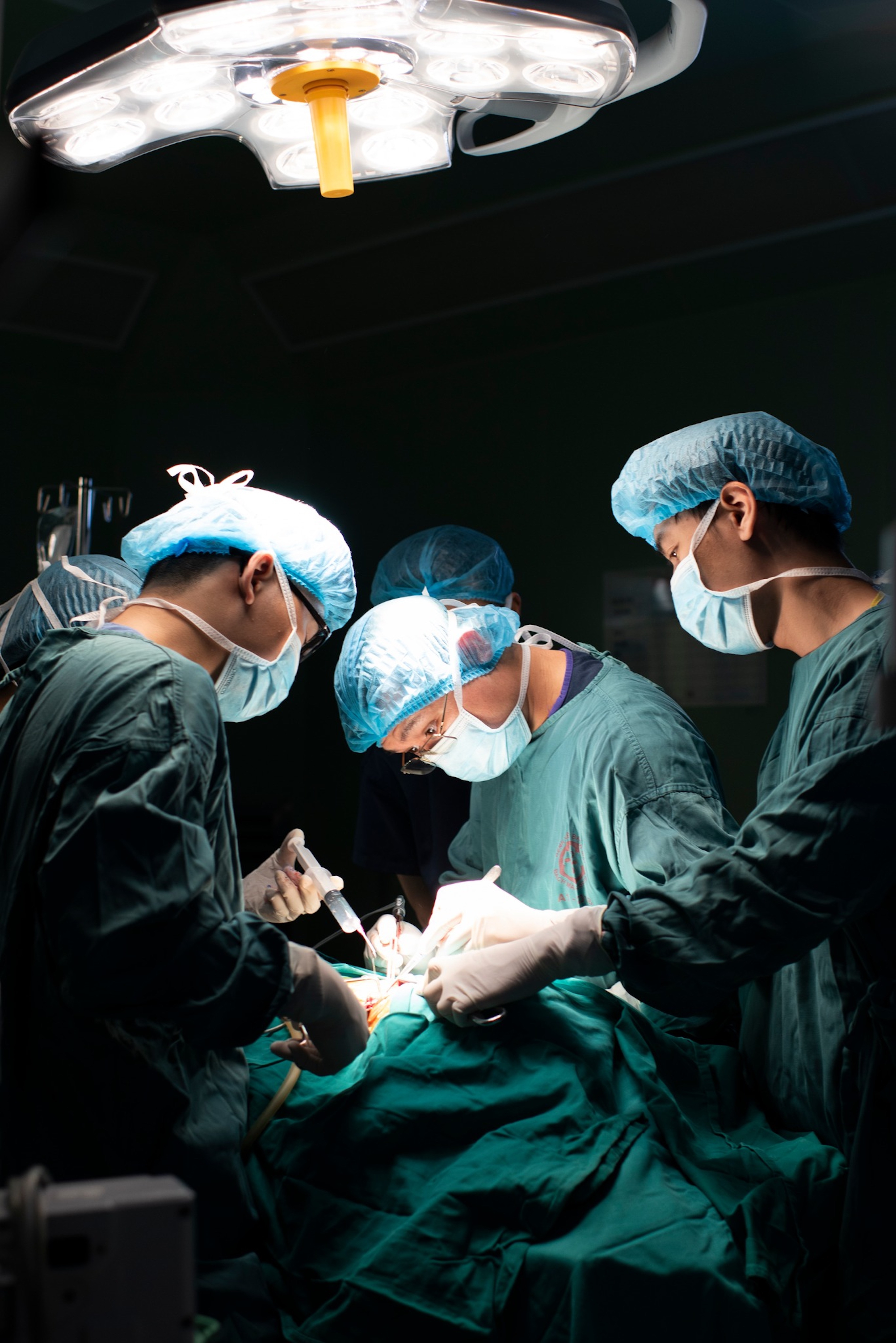
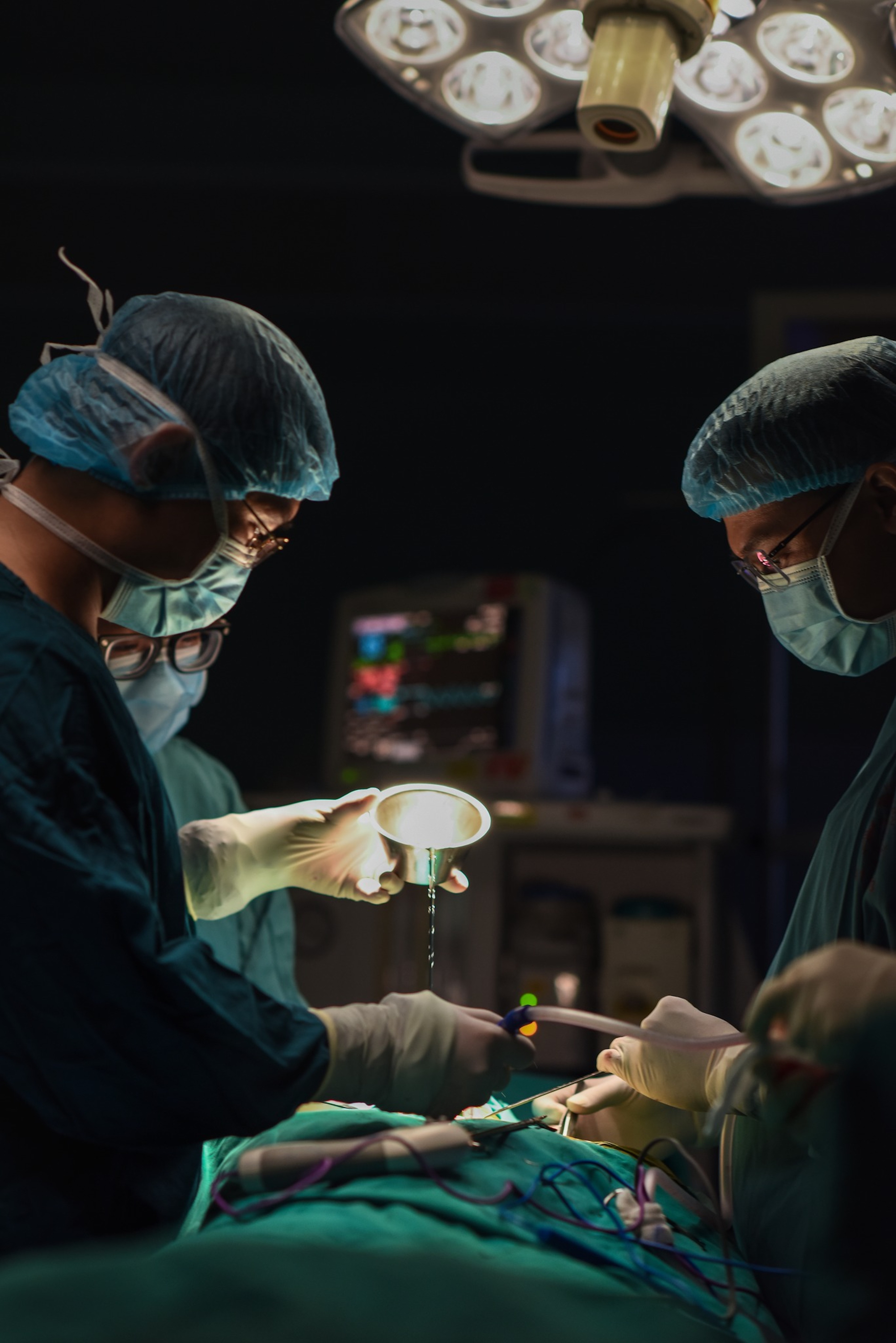
“Bình thường hố thận của người bệnh nằm ở hố thắt lưng, nhưng khi can thiệp ghép các bác sĩ phải di chuyển vị trí thận về hố chậu, phải đặt vị trí quả thận, căn chỉnh mạch máu người cho phù hợp động mạch tĩnh mạch của người nhận để cho thận hoạt động tốt nhất”, bác sĩ Khánh nói.



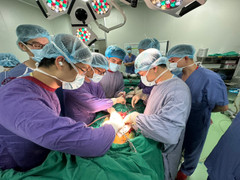
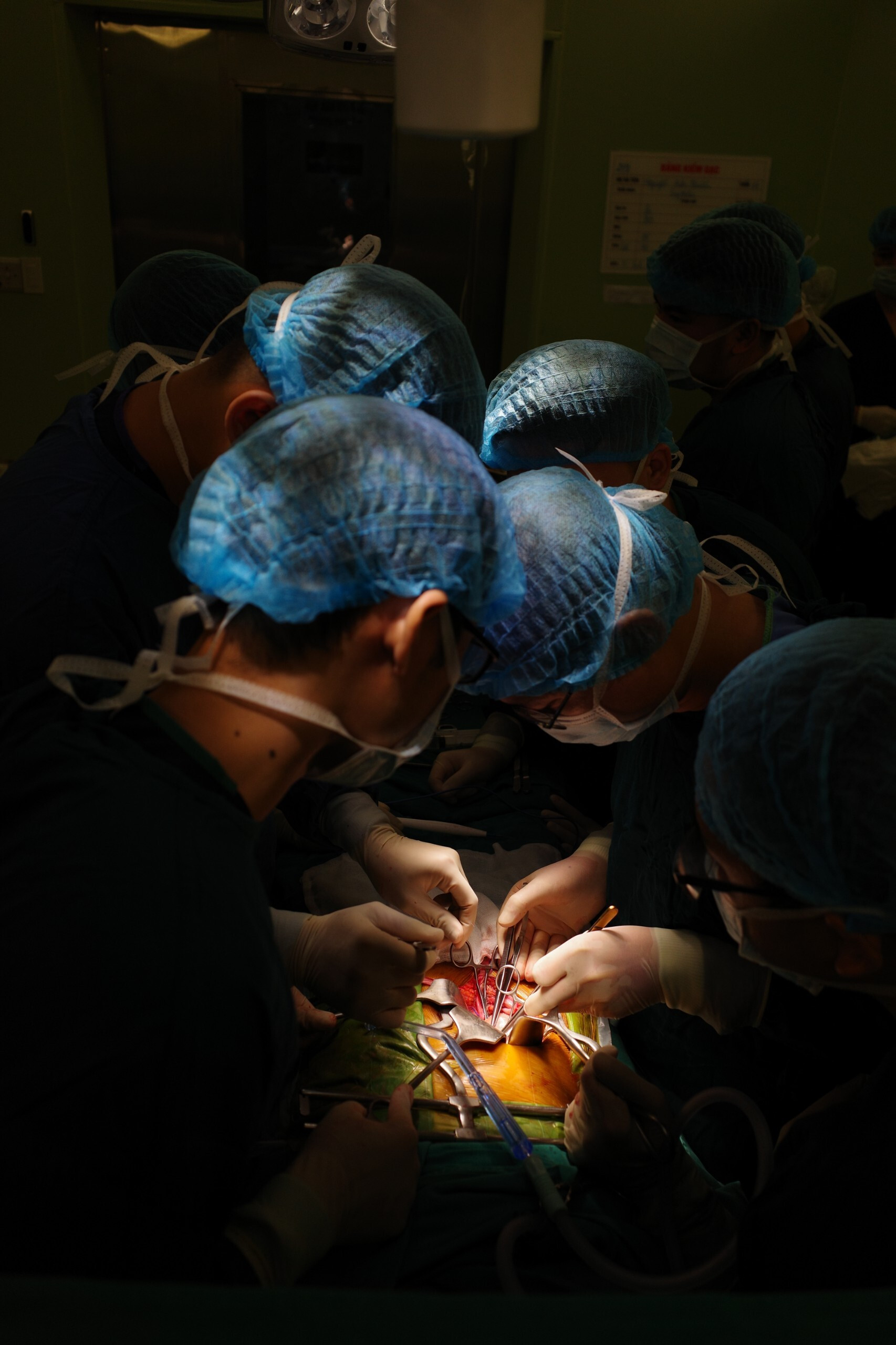
Hình ảnh các bác sĩ đưa quả thận vào ghép cho bệnh nhân, cẩn thận khâu lại phần mạch máu. Sau ca phẫu thuật kéo dài hơn 4 tiếng, thận ghép có những giọt nước tiểu đầu tiên. Điều này cho thấy thận của người cho hoạt động chức năng tốt trong cơ thể của người nhận. Đến nay sau ghép thận 3 năm, kết quả thăm khám cho thấy thận ghép hoạt động tốt. Cô sinh viên ngày nào đã trở thành tân cử nhân bước tiếp chặng đường tương lai đang rộng mở.

TS Ngô Gia Khánh cho biết, bệnh thận mạn tính là tình trạng tổn thương và suy giảm chức năng của thận theo thời gian, dẫn đến không thể loại bỏ đủ chất thải và chất độc hại khỏi cơ thể. Đây là bệnh lý khá phổ biến, ảnh hưởng đến khoảng 10% dân số toàn cầu. Bệnh thận mạn thường tiến triển chậm và không có triệu chứng rõ ràng ở giai đoạn đầu, nhưng khi bệnh tiến triển đến giai đoạn nặng, thận mất hoạt động chức năng có thể phải lọc máu suốt đời. Người bệnh bị suy thận làm tăng gánh nặng cho hệ thống y tế, gia đình, xã hội. Khi mắc bệnh thận mãn tính cuộc sống phụ thuộc vào việc chạy thận, lọc máu, tuần 3 lần tới viện, người bệnh sức khoẻ yếu không thể lao động, học tập ảnh hưởng đến cuộc sống sau này.

Ghép thận là phương án tối ưu nhất giúp người bệnh trở lại cuộc sống bình thường. Hiện ghép thận đa phần lấy từ người cho sống là bố mẹ, anh chị em, họ hàng, một số đến từ nguồn ngoài huyết thống tự nguyện hiến, số ít lấy từ người chết não. Tuy nhiên phương pháp hiến sống không được khuyến khích, bởi một người khi mất một quả thận sức khoẻ sẽ suy yếu, dễ dẫn đến mắc các bệnh khác.
Bệnh viện Bạch Mai là một trong 24 cơ sở hiến ghép mô tạng, tính chung trong cả nước hằng năm ghép khoảng hơn 1000 ca ghép thận được thực hiện, trả lại cuộc sống bình thường cho những người bệnh suy thận giai đoạn cuối. Tuy nhiên, con số này chỉ là một phần nhỏ trong số lượng người bệnh suy thận giai đoạn cuối có nhu cầu ghép thận (khoảng 800.000 người).
Xu hướng chung trên thế giới, nguồn cho tạng đến chủ yếu từ người cho chết tim/ chết não. Tuy nhiên, tại Việt Nam, tỷ lệ hiến tạng rất thấp, nhận thức về hiến tạng của cộng đồng còn rất hạn chế, một số trường hợp người bệnh có nguyện vọng hiến tạng khi mất, nhưng người nhà không đồng ý thì cũng không thể lấy tạng được.
Hiện nay hoạt động đăng ký ghép mô tạng đã được quy định trong Luật hiến ghép mô tạng, các cơ sở vận động hiến ghép mô tạng đã được thành lập tại nhiều Bệnh viện.
Việc hiến ghép mô tạng là một nghĩa cử cao đẹp. Bác sĩ Khánh cho rằng mỗi người dân cần có cái nhìn cởi mở hơn trong việc hiến tạng, để một người khi mất đi sự sống không hẳn là kết thúc, mà vẫn tiếp tục hồi sinh trong cơ thể mới.